Artikkelen ble publisert i Forum 1/2016.
Nyheter > Fra foreningen
Nasjonal sykehusplan lover å skaffe oss nok spesialister i fremtiden. Men er de foreslåtte tiltakene tilstrekkelige til å sikre Norge mange nok og gode nok spesialister i årene som kommer?
I november 2015 presenterte regjeringen Nasjonal helse- og sykehusplan, som skal være regjeringens redskap for å møte det framtidige behovet for spesialisthelsetjenester. Planen skal også gi konkret innhold til begrepet «pasientens helsetjeneste».
I kjølvannet av at planen ble lagt frem, har diskusjonen om hvorvidt det er riktig å legge ned det akuttkirurgiske tilbudet ved fem mindre sykehus fått mye oppmerksomhet. I resolusjonen som ble vedtatt under Legeforeningens landsstyremøte i mai 2015, fastholdt man behovet for både indremedisin, kirurgi og anestesi i norske akuttmottak.
Ylf var blant dem som sto bak resolusjonen. Vi er bekymret for de negative konsekvensene det å fjerne akuttkirurgi kan få for spesialistutdanningen og for rekrutteringen til de aktuelle sykehusene. Dette står i sterk kontrast til ett av sykehusplanens løfter, som er «Nok helsepersonell med riktig kompetanse». Men hva skisseres i selve planen for å oppnå dette?
Økende legebehov i framtiden
Det fastslås i Nasjonal sykehusplan at det vil være et økende behov for helsepersonell i framtidens Norge. Dette skyldes bl.a. befolkningsvekst, økt levealder og at vi blir flere eldre. En framskrivningsmodell for behovet for årsverk i spesialisthelsetjenesten laget av Statistisk sentralbyrå (SSB) og gjengitt i sykehusplanen, viser 27 % forventet økning i antall årsverk frem til 2030, og 40 % økning frem til 2040. Det er mange usikkerheter og forbehold knyttet til en slik modell, men utfordringsbildet er ikke til å ta feil av.
Hvordan blir så dette behovet sett i sammenheng med balansen i legearbeidsmarkedet? Også her er det en rekke usikkerheter knyttet til framskrivning og gjetning i forhold den årlige etterspørselsveksten. Det er verdt å merke seg den oransje høyalternativ-streken i framskrivningsmodellen i figur 1, som hvor det anslås at vi i 2034 vil mangle 6000 legeårsverk. De siste årene har man sett en etterspørselsvekst som har vært større enn det som anslås selv i høyalternativet.
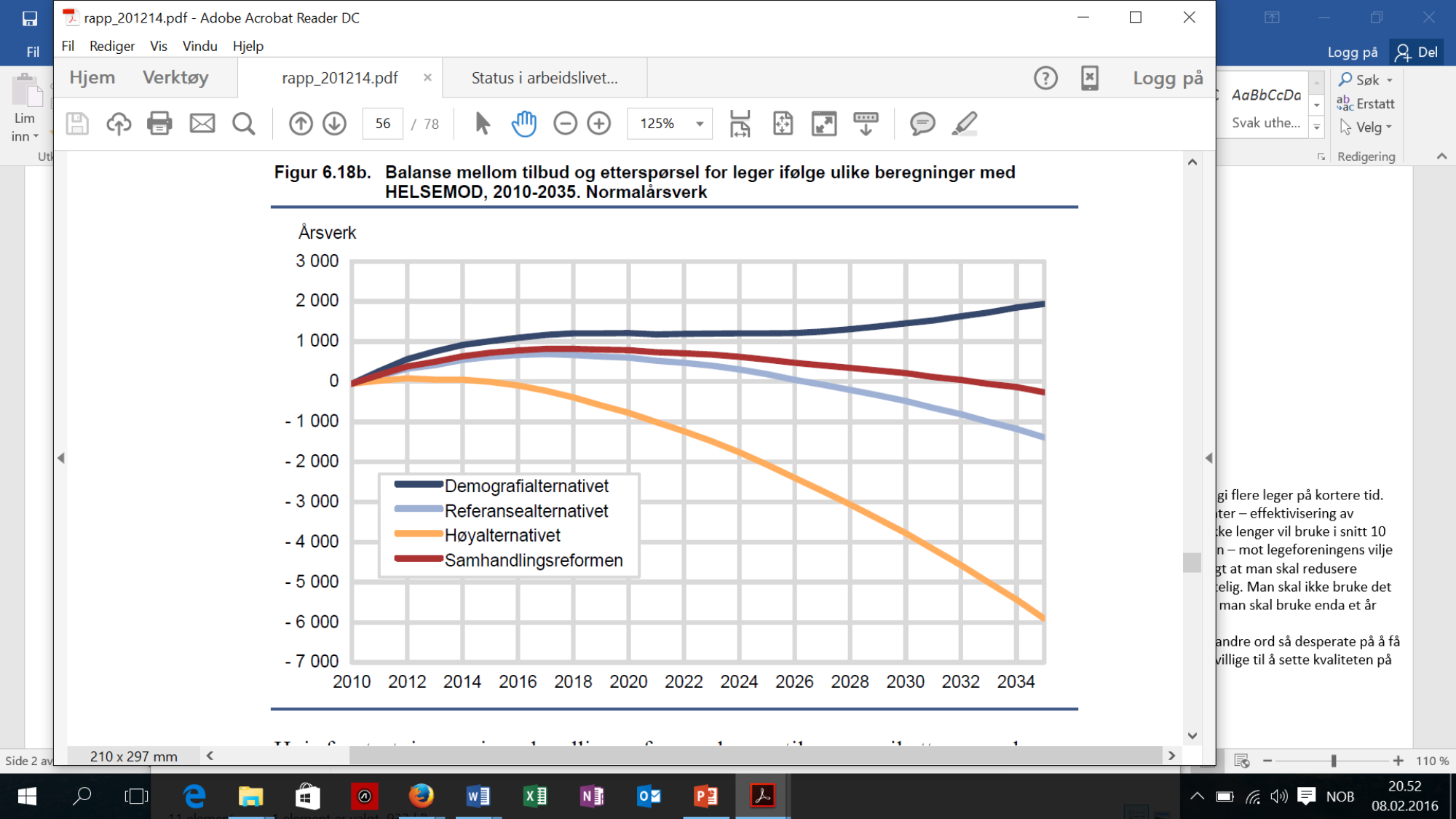
Roksvaag, K, Texmon, I. Arbeidsmarkedet for helse-og sosialpersonell fram mot år 2035. Statistisk sentralbyrå, 2012.
Helseministerens løsninger
Sykehusplanen presenterer en liste på åtte kulepunkter for å møte målet om «nok helsepersonell med riktig kompetanse». Vi vil her se på noen av punktene som har betydning for yngre legers fremtid:
«Regjeringen har som mål å iverksette en ny modell for legespesialistutdanningen.»
Tiltaket er ment å gi flere leger på kortere sikt. Det er mye å vinne på å effektivisere utdanningen. I dag bruker vi i snitt 10 år på å bli godkjent spesialist, noe som er langt over normert tid, og selvfølgelig unødvendig. Derfor har Legeforeningen vært positive til tiltak som skal sikre gjennomføring av spesialiseringen på normert tid. Men Helse- og omsorgsdepartementet (HOD) har nå – mot Legeforeningens råd – sagt at man skal redusere også den normerte utdanningstiden for å møte behovet for spesialister. Dette setter kvaliteten på spesialistutdanningen på spill.
Det er likevel utvilsomt mye som kan bli bedre i norsk spesialistutdanning. Veiledning er forsømt både på turnuslege og LIS-nivå. Det er positivt at dette fremheves i planen, men i en stadig travlere sykehushverdag er vi redd dette ikke vil bli prioritert.
En naturlig konsekvens av den nye modellen er også at man blir «smalere» spesialister, hvilket er skissert som ønskelig fra Helsedirektoratets side. Samtidig vil det fortsatt være behov for generell indremedisinsk og kirurgisk bakvakt ved en rekke sykehus. Ylf frykter at denne kompetansen vil forsvinne med den nye ordningen.
«Etablere en ny legespesialitet innrettet mot akuttmottakene»
Hva har dette å si for «nok helsepersonell»? Sannsynligvis ingenting. Spesialiteten i akutt- og mottaksmedisin er godt etablert i flere land; blant annet i Storbritannia, USA og Australia. Norsk geografi og bosetningsmønster gjør at mange akuttmottak her har betydelig færre pasienter – vil det være behov for en egen spesialitet for å ivareta disse? Sykehusene vil måtte spørre seg om en slik ordning er økonomisk forsvarlig. Og for legene vil det trolig ikke være attraktivt å jobbe fulltid i et lite akuttmottak. I flere andre land sliter de med rekruttering til spesialiteten, spesielt i Storbritannia. Det er ingen grunn til å tro at dette vil være et mindre problem i Norge.
«Forbedre kunnskapen om personell- og kompetansebehov i framtidens spesialisthelsetjeneste som grunnlag for å møte behovene for helsepersonell og utvikle utdanningene»
«At ny nasjonal bemanningsmodell som er utviklet av regionale helseforetak tas i bruk for strategisk planlegging av personell- og kompetansebehov lokalt og regionalt»
«Be helseforetakene styrke arbeidet med personellplanlegging, rekruttering og kompetanseutvikling for å møte sykehusenes behov»
God planlegging ser vi selvfølgelig positivt på, og det er helt klart et behov for dette. I Danmark har de kommet langt i et slikt arbeid, men i Norge henger vi etter. Bedre kartlegging av fremtidig behov er en forutsetning for å få utdannet de riktige spesialistene til riktig tid. Man vil til en viss grad kunne «styre» folk inn i riktig spesialitet, slik at man unngår over- og underskudd av spesialister. Hittil har spesialistutdanningen i stor grad vært styrt av de ulike avdelingers behov for å ha LIS-leger for å få driften til å gå rundt, ikke etter fremtidig behov for spesialister. Planleggingen må også ta høyde for ulike rekrutteringsforhold ved norske sykehus: En stabil legedekning er langt å foretrekke framfor stadige utskiftninger og vikarstafetter.
«Styrke helsetjenestens påvirkning på utdanningene og sikre bedre samsvar mellom utdanningens innhold, studentenes sluttkompetanse og helsetjenestens behov»
Å sikre at studentene er kompetente og at innholdet i utdanningen er i samsvar med helsetjenesten og dens behov er på mange måter en selvfølge. Det er positivt at regjeringen ser viktigheten i dette, og vi håper at dette vil gi et enda tettere samarbeid mellom universitetene og fagmiljøene.
«Stimulere til fleksibel kompetanseutvikling i sykehus, blant annet gjennom e-læring og simulatortrening»
E-læring kan være veldig bra. Og veldig dårlig. E-læring kan aldri erstatte diskusjonene som oppstår i løpet av samlingsbaserte kurs, og det ligger stor verdi i den faglige og kollegiale utviklingen som skjer i møtet mellom leger fra ulike sykehusmiljø. En må være varsom med å basere for mye av kursingen på e-læring. I den grad man skal gjøre dette, må det sikres at man får avsatt tilstrekkelig tid til å gjennomføre kursene, og man må være opplagt og motivert. Motivasjonen for e-læring må ligge i kvalitet, og ikke i økonomi.
God simulatortrening er nyttig og viktig, det gir gode ferdigheter i pasientbehandlingen på et tidlig stadium. Det må sikres at simulatortreningen kommer «til rett tid» i spesialistutdanningen.
Langt fra tilstrekkelig
Vi er helt enige med regjeringen i at helsevesenet trenger nok helsepersonell med riktig kompetanse, men vi har nok ulike syn både på hvor lista skal ligge og hvilke virkemidler som vil føre oss dit. Tiltakene regjeringen presenterer gjør ingenting med de åpenbare flaskehalsene i utdanningen og er langt fra tilstrekkelig for å møte framtidens behov for leger:
Vi har ikke nok medisinstudentplasser. Norge utdanner selv bare rundt 60% av norske medisinstudenter. Dersom andre land plutselig finner det mindre attraktivt å utdanne norske leger for det norske helsevesenet, vil vi få store problemer.
Det er mangel på turnuslegeplasser. I følge den siste turnuslegerapporten har vi 950 turnusplasser, men for å dekke opp for naturlig avgang (pensjonering osv), trengs 1100. Dersom behovet for leger øker, vil vi trenge enda flere. Da hjelper det lite å bygge ned sykehus slik at det blir enda færre turnusplasser tilgjengelig.
Vi trenger flere spesialister, men i stedet for å bygge opp antall utdanningsstillinger, bygges de ned. Det holder ikke å skyve folk raskt gjennom spesialiseringen, de må få tid til å bli gode spesialister.
Sykehusene skal ikke bare behandle pasienter – det er her vi skal utdanne våre fremtidige kolleger. I Ylf er vi opptatt av de mindre sykehusenes rolle i utdanningen. Fra turnuslegeevalueringene vet vi at disse skårer høyt på kvalitet. Det er ikke rart. På de mindre sykehusene kan man i større grad følge hele pasientforløp, og man slipper lettere til på operasjonssalen. Denne utdanningsarenaen må man verne om og utvikle for å møte legebehovet for fremtiden. Det er det motsatte av hva helseministeren foreslår i Nasjonal sykehusplan.

Kommentarer